今日は当院で新たに始めた、凍結受精卵の自宅への持ち帰りについて
お話しようと思います。
当院では凍結受精卵の延長は1年毎の更新制です。
更新するか廃棄するかの連絡がきたとき…
――― 移植はもうするつもりないけど…「廃棄」には抵抗があって……
様々な思いを経て体外受精治療を行い、凍結した受精卵たち。
ご自分の身体に「戻して」あげられないことに、
心情面で葛藤があるご夫婦もいらっしゃいます。
そこで当院では、廃棄希望の凍結受精卵をご自宅へ持ち帰るセレモニー
「Bring Back Home」を実施する試みを始めました。
※ ネット検索でよく耳にする言葉としては「メモリアル廃棄」と言われる方法です。
Bring Back Homeは「自宅へ連れて帰る」という意味があり、
凍結受精卵を乗せているクライオトップと言われるスティックを
お持ち帰り頂けます。
セレモニーは当院心理士が立ち合い、お喋りをはさみつつ進めていきます。
スティックを収める小瓶を飾り付けて頂き、飾り付けが終わった後、
液体窒素に入れた状態のスティックを患者さんご自身で取り出し、
飾り付けた小瓶に入れて頂きます。
お時間は30分ほど設けており、参加はおひとりでも、ご夫婦でも構いません。
ご希望の場合には、廃棄同意書の「ご自宅への持ち帰り希望」の欄に
チェックを入れて同意書をご提出ください。
詳細に関しては、後日改めてご連絡させていただきます。
廃棄同意書のダウンロードは
こちらから
–セレモニー実施日–
毎週 木曜日 午後 / 金曜日 午前
費用3,300円 (税込)

皆さんこんにちは。培養士のEとTです。
12/20に、当院に東北大学大学院農学研究科の野地智法先生をお招きし、
『免疫学研究の可能性』についてご講演いただきました。
今回は、ご講演いただいた内容の中でも『母乳と抗体』についてご紹介いたします。
実は、乳腺は性成熟を迎えていても発達はしていません。妊娠して初めて、母乳を作る乳腺が発達していきます。
生まれたばかりの赤ちゃんは、免疫機能が未熟であり、抗体が含まれている母乳を飲むことによって免疫を獲得しています。では、この抗体はお母さんの身体のどこからきているのでしょうか?
↓
↓
答えは、乳腺から遠く離れた腸管です!
母乳中の抗体を作る細胞の大半は、腸管に由来しているそうです。
一見関わりのなさそうな乳腺と腸管がつながっているというのは意外でとても興味深いなと思いました。
腸といえば、腸内フローラと子宮内フローラも関係があると言われています。
昨今の研究では、子宮内フローラが乱れているかどうかが、妊娠、出産に影響があることがわかってきました。子宮内フローラでは善玉菌のラクトバチルスが重要な働きをします。
ラクトバチルスは、大腸菌などの悪玉菌の増殖を抑える働きをし、悪玉菌が起こす炎症を抑え免疫細胞の攻撃を弱める働きをします。子宮内でこれらの働きが悪くなると、子宮内膜炎の原因になると報告されています。
つまり子宮内のラクトバチルスの割合を増やすことが大事ということが分かってきました。
当院では、子宮内フローラの検査としてEMMA・ALICE検査があります。
(↑この検査は先進医療で受けることが出来て、自治体によっては助成金も出ます!)
もし子宮内フローラが乱れていたら、状態に合わせて抗生物質の処方や、乳酸菌製剤・サプリメントなどをお勧めしています。
また、腸内環境を整えると、便秘の改善や免疫力アップ、肌トラブルの改善の効果等もあります!
妊娠前も妊娠後も腸内環境を整えることは、体全体を整えることと繋がっています。
皆さん、これを機に腸活を始めてみませんか?
皆さんこんにちは、培養士 菅野です
10/5,6に東京で開催された第27回 日本IVF学会へ参加、発表をしてきました。
学会では基礎と呼ばれる研究関連の報告もあり、いつもは聞くことのできない内容がとても刺激になりました。今回はその中でも皆さんにも気にして頂きたいトピックを一つご紹介します。
日本医科大学の小野 政徳 先生らの毎日の朝食摂取と生殖補助医療についての発表です。毎日3食摂る = 健康に繋がることは想像しやすいと思います。栄養不足にもなりやすくもなりますし。
でも今回は朝食を摂るっていうところがミソになります。
最近、夜勤が多い働き方は排卵障害や不妊症のリスクが増加することが報告されていて、これには時計遺伝子が関わっていると考えられます。
簡単にお伝えすると生物には身体の時計(リズム)が存在し、身体の時計が崩れてしまうと糖尿病やうつ病など様々な発症リスクが増加してしまいます。
動物実験では摂食リズムの乱れが生殖機能の異常に繋がることが示されており、
今回は不妊治療を実施した方たちに食事の摂取頻度についてアンケートをお願いし調査していました。
その結果!
1週間の朝食摂取頻度が0-5回の方は、
6-7回の方よりも体外受精などの生殖補助医療による
流産率が高く、出産率が低くなってしまいます!!
朝食をきちんと摂ることが身体の時計を維持することに繋がるのかもしれませんね!
朝食を摂らないだけで不妊治療の成績に影響が及ぶ可能性を示した、とても重要な研究だなと思います。
日頃、皆様から『治療のために自分でできることはありませんか』と聞かれることがあります。
ストレスのない規則正しい生活が良いとされますが、その根拠となる研究です。
皆さんも必ず朝食は摂って治療に臨んで頂ければと思います!!
また当院では管理栄養士による栄養相談や看護師による体重管理も行っています。
この機会にご自身の食生活を見直してみませんか?
相談したくてもなかなか時間が作れないという方は3F、4F待合室に看護師・管理栄養士作成の妊活に役立つ体質改善・栄養管理のパンフレットを置いておりますので、ぜひご覧下さい。
参考文献
http://Impact of daily breakfast intake on the outcomes of assisted reproductive technology procedures. Ono M, et al. Nutrition. 2024
↓↓↓過去のBMIと不妊治療の記事はこちら↓↓↓
テーマ: ラボより
タイムラプス培養で正しい受精判定を
こんにちは!培養士のAです。
今回は体外受精、ARTをしている方、ステップアップ予定の方に向けた内容です。
タイムラプス培養のメリットについてお話します。
すでにタイムラプスを使用している方、使用していない方にもぜひ読んでいただきたいです!
タイムラプス培養については以前も当院のブログにて解説しています。
まずはそちらをご覧ください!
今回解説する内容以外のメリットについてはこちらのブログもご覧ください。
今回お話したいのは、タイムラプスの最大のメリットは
受精のしるし(前核)を見逃さない!ということです。
受精したかどうかの確認は前核があるか、何個あるかが重要です。
前核が2個あると、正常受精の判定になります。
この前核は20時間前後で消えて、次の段階に進みます。
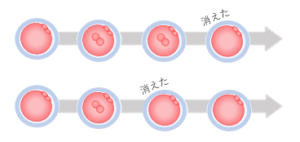
★前核がしっかり確認できる
★前核が消える前 のタイミングで観察しています。
しかし、まれに(当院では正常受精卵の約8%)前核が早く消える受精卵があります。
早く消えてしまうと、観察時には前核が無い状態なので
もともと無かったのか、消えてしまったのかが分かりません。
しかし!!!
タイムラプス培養をしていればわかります!
なぜなら消える前にさかのぼって写真をみることができるからです👀
さかのぼってみたときに、主に3つのパターンがあります。
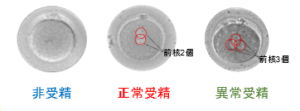
- 前核が1度も出現していない➡非受精
- 前核が2個出現して消えた➡正常受精
- 前核が3個出現して消えた➡異常受精
正常受精が確認できれば、培養を継続することができます。
一方、タイムラプスを使用しない場合はさかのぼるデータがありません。
異常受精を培養継続することはリスクになるので、
前核が無い場合は、すべて非受精として培養が終了となります。
前核が2個出現して消えた、正常受精を廃棄してしまう可能性もあります。
タイムラプスを使用しない最大のリスクは、培養継続すべき受精卵を廃棄してしまう可能性がある、ということです。
その他タイムラプスのメリットはwovieの動画で説明しているので、そちらをご覧ください。☟
大切な受精卵のために、タイムラプスを使用することをご検討ください。
テーマ: ラボより
「小規模セミナー」 へのお誘い
いよいよ夏本番に入ってきましたが、体調など崩されていませんか?
暑くて冷たいものが欲しくなりますが、あまり身体を冷やさないようにしてくださいね。
さて、現在当院では
月に2回、土曜日の13:30~「小規模セミナー」
という少人数制のセミナーを無料開催中です。
現在お話している内容は、体外受精治療を始める前に知っておきたい基本的な部分!
ですから…
Drに体外受精を勧められたけど、ステップアップするか迷っている…
どんな治療なのか、どんな技術なのか、専門家から話を聞きたい…
色々と質問したいことがあるけど、診察時間ではゆっくり聞けなくて…
保険適用になったけど、どれくらい費用がかかるのか知りたい…
という、お悩み中の皆さんに向けて胚培養士が40分ほどお話をさせて頂き、その後に質問を受けながら、皆さんのもやもやを解消していきます。
セミナーの時間は大体1時間ほど。
来院して話を聞くのは少し手間に感じるかもしれません。
しかし、保険適用になったとはいえ決して安い治療とはいえません。
治療に不安があるのであれば、思い切って直接質問してしまったほうがスッキリしますよ!
また、普段は一緒に診察に来ることができない
旦那さんにも、治療のことを知ってもらういいチャンスです。
参加者が1名または1組であっても、実施いたします。
また、セミナーは当院に通っていない患者さんも聞くことができますので、他院治療中の方でもお気軽にお越しください。
セミナースケジュールはここをクリック!
セミナー担当: 胚培養士/体外受精コーディネーター 岸田
テーマ: ラボより
第65回日本卵子学会に参加してきました
皆さんこんにちは、培養士 Kです。
この度、5/18,19に神戸で開催された第65回 日本卵子学会へ参加してきました。
コロナもありWeb開催が多かったため、久しぶりの現地参加となりました。
臨床で気づいたことや新しい試みをたくさん聞くことができて刺激となりました。
今後、当院の治療に活かせるように頑張りたいと思います。
今回は、私も『胚盤胞のグレーディング』に関して発表をしてきましたので、ちょこっとご紹介します
胚盤胞の評価はGardner分類という方法がほとんどのクリニックで使用されています。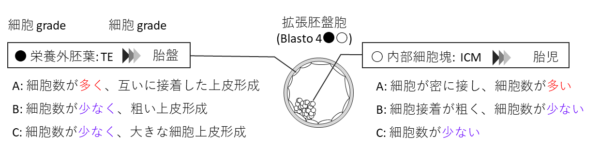 Webでも目にする “4AA” とか “3BB” などのグレードのことです。
Webでも目にする “4AA” とか “3BB” などのグレードのことです。
複数の受精卵がある時は妊娠率の高い方から移植したいので、特にTEの評価は重要となります。
しかしGardner分類は細胞数が多い=A、少め=Bという感じで明確な基準がありません。
当院含め各施設、十分なトレーニングを経て評価の統一を図ってはいますが、どうしても評価者の間で差が心配です。
そのため評価するときに胚盤胞のTE細胞数を数えることでより良い評価にならないかを検討してみました。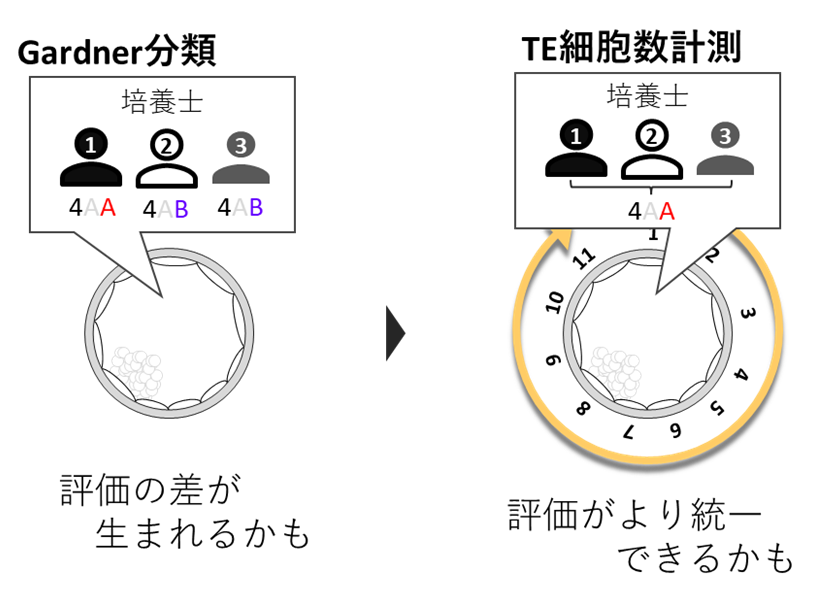 結果として、細胞数を数えることで評価者の差を少なくすることが期待でき、より妊娠率の高い胚をセレクションできる可能性が考えられました。
結果として、細胞数を数えることで評価者の差を少なくすることが期待でき、より妊娠率の高い胚をセレクションできる可能性が考えられました。
既に当院の胚盤胞評価には、この方法を導入しており、厳密に胚盤胞のグレードを評価できるように努めています。
今後も治療の中から気づいたことを検討し、成績アップや統一した医療を提供できるように努めてまいります。
皆さんこんにちは。胚培養士のRです。
まもなく5月も終わり、じめじめした梅雨の時期になりますね。
外出するのも億劫になるこの季節……ご夫婦で少し体外受精の勉強会をしてみるのはどうでしょうか(笑)?
「勉強会」という大げさに聞こえてしまいますが、皆さんは、当院の胚培養士が作成している説明動画をご存じでしょうか?
現在、デジタル診察券へと変更になり、予約システムのアプリを利用している方は多いと思います。
アプリには動画視聴ができるコンテンツ「Wovie」が入っています。
自己注射の実施方法動画の視聴などでも利用されていると思いますが、そこに、「胚培養士説明」というカテゴリがあります。
当院では全国的にも決して多くはない、胚培養士が説明を行っている施設です。
採卵後から実際に患者さんと対面式でお話をさせて頂いていますが、内容が専門的なため、なかなか一度では理解することが難しいと思います。
そこで、帰宅後にもご夫婦と一緒に復習ができるように、治療方針の相談ができるようにと、対面の説明でお話している内容にプラスアルファもう少し情報をくっつけて、説明動画を準備しています。
今回、5/12(日)に東京で開催されました、日本不妊カウンセリング学会にて、この動画視聴状況に関して発表をしてきました。
体外受精に進まれる患者さんには、前周期に「体外受精のしおり」という案内資料をお配りしています。
こちらの資料にも動画についての案内を掲載しており、皆さん、初回の採卵前にご覧になっていらっしゃいました。
やはり、初回が一番緊張しますから情報もたくさん欲しいですよね。
お役に立っているようで培養士一同うれしく思っています!
ただ、残念ながら、繰り返しご覧になっている方、採卵後に視聴をしている方は少なめでした。
採卵後は私たち培養士と直接話す機会がありますので、そちらで質問できると思っている方も多いのかなぁ~と思っています。
採卵前に見て欲しい動画と採卵後に見て欲しい動画があります。
また、どうしても難しい内容もあると思いますので、繰り返し確認をしてもらえると嬉しいです。
というわけで。
冒頭に戻ります。
外出するのも億劫になるこの季節……ご夫婦で少し体外受精の勉強会をしてみるのはどうでしょうか(o^―^o)

こんにちは!培養士のAです!
暖かくなってきて、お花見が待ち遠しいですね🌸!
今回は、卵子凍結についてお話したいのでブログを書いています✍
最近では芸能人の方も公表していて、興味がある方も多いのではないでしょうか?
卵子凍結には2種類あります。
| 医学的卵子凍結 |
放射線治療等で妊娠する力を失う可能性がある場合に、治療前に卵子を保存します。
| 社会的卵子凍結 |
健康な人が、将来に備えて若いうちに卵子を保存します。
当院ではどちらも行っています。
今回は社会的卵子凍結についてお話していきます!
当院は夫婦で行う不妊治療のイメージが大きいと思いますが、
まだパートナーがいない方、子供はまだ先かな、と考えている方も
将来の妊娠のために、今できることがあります。
| なぜ卵子を凍結するの? |
卵子は増えずに減り続けます。
つまり今が一番卵子の数が多い状態です。
さらに、新しく作られないということは、老化していくということです。
将来の卵子の状態はわかりません。
今!若いときのより良い卵子を保険として凍結します。
| 凍結した卵子の個数=もてる子供の数ですか? |
卵子凍結をすれば、100%子供を持てるというわけではありません。
卵子にとっては凍結、融解はダメージになります。
融かしたときに、壊れてしまう可能性もあるのです。
その後も、受精するか?うまく育つのか?たくさんハードルがあります。
| 卵子凍結をすればいつでも妊娠できるということ? |
卵子の老化について話しましたが、もちろん体も老化します。
卵子を凍結したからといって、いつでも妊娠できるようになったわけではありません。
妊娠を考えている方は、現在の年齢、出産子育てにかかる時間等を踏まえてライフプランを考える必要があります。
悩んでいる方は、まずは検査から始めることもできます。
AMHという値を測ると、残りの卵子がだいたいどれくらいかがわかります。
まずは自分の体を知って、これからのライフプランを考えてみるのはいかがでしょうか?
検査のみを行いたい方向けに、当院ではプレコンセプション検査として3コースご用意しています!
→くわしくはこちら
1日目は培養士向けのワークショップとなっており、
全国から培養士が集まって情報交換や技術の習得に努めます。
私はTESE(精巣内精子採取手術)のワークショップに参加してきました。
TESEは精巣に切り込みを入れて精細管の一部を採取する手術です。
手術は医師が行っており
① 採取された組織を『細切』(専用のはさみで細かく切り刻む)
②『鏡検』(顕微鏡で動いている精子を探す)
③『凍結』(精子が見つかったら組織ごと凍結)
の3つの工程を私達培養士が担っています。
ワークショップではネズミの精巣を用いて、細切・鏡検の流れをスムーズに行う方法を実践しながら学びました。
精子の有無を迅速に判定することが手術時間の短縮になり、患者さんの負担を減らすことにつながるため、当院の方法にも組み込んでいきたいと思います。
ちなみに…
TESE手術の当日には患者さんのお名前確認に、その日TESEを担当する培養士がご挨拶に伺いますので、よろしくお願いいたします。
2日目は学術大会です。
今回は講演がメインとなっており、ヒトに関する研究だけでなく動物で研究中のテーマもあってとても勉強になりました。
今回は「患者の本音」として東尾理子さんの講演があり、取り組んでいる妊活研究会でのお話しを聞くこともできました。
私達培養士は、技術の向上はもちろんですが、患者さん個人に合った治療を一緒に考えていけるように、たくさんの声を聴いて向き合っていきたいと思います。
当院では培養中の受精卵の状態などの説明に培養士が携わっているので、分からないことや不安なことがあれば気軽にご相談ください。
今回の学会で、私はポスター形式で「胚盤胞の直径が妊娠率にどのくらい影響するのか」という発表を行ってきました。
受精卵(胚盤胞)の凍結時には4AAや4BBなどのグレードを基準としていますが、胚盤胞の大きさも一つの指標になっています。
当院での過去のデータを調べたところ、同じ良好胚盤胞であっても
直径の大きな胚盤胞の方が妊娠率が高い
ということが分かりました。
また、40歳以上ではその差が大きくなっており、グレードの良い大きな胚盤胞を凍結することが重要になります。
 このポスターは当院2階に掲示されているので、よかったらご覧になってください!
このポスターは当院2階に掲示されているので、よかったらご覧になってください!培養士 杉田
テーマ: ラボより
「がん・生殖医療学会」に参加してきました
今回、水戸で開催された「がん・生殖医療学会」に参加してきました。
近年、1年間でおよそ100万人の方が新たに”がん”と診断されており、
そのうちAYA世代と言われる、思春期・若年成人(15-39歳)は2万人(2%)
となりますが、就学、就職、結婚、出産に直面する世代と考えられています。
がん治療の化学療法や放射線療法などは
妊孕性(にんよう性=妊娠するために必要な力)が低下してしまう恐れがあります。
そこで、治療前に卵子や精子を採取し、ご夫婦の場合には受精卵として凍結保存しておくことで、将来お子さんをもてるようなサポートが可能となります。
がん患者様の凍結保存といっても、
不妊治療中の患者様の凍結保存と同じ技術で行うことができます。
ただし、日本産科婦人科学会が認定した「妊孕性温存療法実施医療機関(検体保存期間)」でしか、患者様が凍結保存にかかる費用の助成を受けることはできません。
該当施設は、宮城県でも 当院を含め4施設のみ!
がん患者様の凍結保存にあたっては、がん治療施設との連携や患者様への十分なサポート体制、長期保管も可能な設備や管理が必要となってくるためです。
今回、当院でのこれまでの取り組みと、現在の保管および使用状況について発表させていただきました。
当院は2007年頃からがん患者様の凍結保存を行っており、
2016年からは東北大学病院を中心としたネットワークが強化され、
当院へ紹介いただくことが多くなっております。
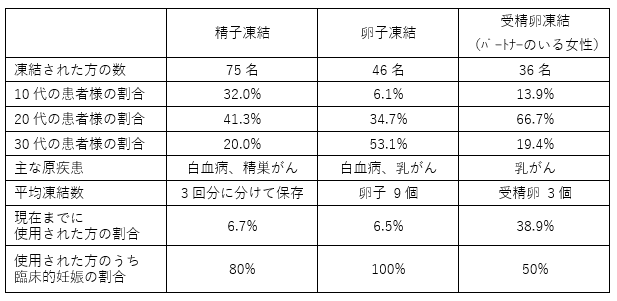
患者様の中には、すでに化学療法や放射線療法を開始している方もいらっしゃり、
得られる精子や卵子の数が厳しいケースもあり、個々に状況は異なります。
また、治療を終え自然妊娠により保管の終了を申し出る患者様もいらっしゃいます。
「がん・生殖医療学会」は、毎回内容盛りだくさんですが、
それだけ多くの分野・職種が関わっていることを参加する度に実感させられます。
治療後の妊娠予後について、腹部への放射線照射は卵巣のみならず子宮にも影響し、流産、早産、低出生体重児増加、高血圧、貧血、妊娠糖尿病とも関連してくる等の発表もありました。
その他、各施設で保存した精子や卵子、受精卵の治療予後や、亡くなったご家族の気持ち、がん治療後の悩み、長期で保管を継続されている方の気持ちについても知識を深めることができました。
今後より理解を深めるとともに、凍結保存および保管施設として何かできることはないかも含めて、院内でも共有していければと思います。
培養士 菊地








